- Kirjoittaja Curtis Blomfield blomfield@medicinehelpful.com.
- Public 2023-12-16 21:04.
- Viimeksi muokattu 2025-06-01 06:19.
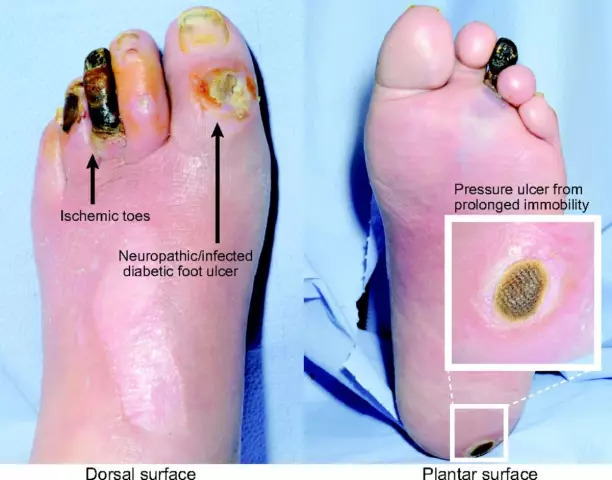
Diabeettinen jalka on joukko anatomisia ja toiminnallisia muutoksia, joita voi esiintyä diabeetikoilla. Yleensä patologia on vakava ihon, v altimoiden ja kapillaarien, luun, lihaskudoksen ja hermosolujen vaurio. Vaikka diabeettisen jalan kehittymistä aiheuttavat monet tekijät (kuva antaa vain osittaisen käsityksen tästä ongelmasta), sen tärkein syy on verensokerin myrkyllinen vaikutus.
Korkea glukoosipitoisuus heikentää hermotusta ja alaraajojen verenkiertoa. Diabetes mellituksen ja jalan luonnollisten rasitteiden taustalla pehmytkudokset vaurioituvat ja tuhoutuvat myöhemmin. Taudin etenemisnopeus määräytyy suurelta osin perussairauden kulun keston ja sen hoidon laadun perusteella. Diabeettinen jalka, yksinkertaisesti sanottuna,on yksi diabeteksen vaarallisimmista komplikaatioista.
Miksi jalkojen pehmytkudokset vaikuttavat
Koska tämä oireyhtymä esiintyy diabeteksen kehittymisen myöhäisessä vaiheessa, sen syyt liittyvät suoraan pienten ja suurten verisuonten pitkäaikaiseen altistumiseen sokerille, jota esiintyy tuhoisina pitoisuuksina. Diabeetikoilla kaikki sisäelimet, lihakset, luut, rustot kärsivät, mutta koska alaraajat (erityisesti jalat ja nilkat) sijaitsevat kaukana sydämestä, niiden verenkierto heikkenee taudin vuoksi. Lisäksi tiedetään, että huonosti hallittu diabetes mellitus voi aiheuttaa ateroskleroosin ja muiden verisuonisairauksien kehittymistä, jotka häiritsevät normaalia verenkiertoa.

Diabeettiselle potilaalle kehittyy lopulta perifeerinen neuropatia, jossa hän käytännössä lakkaa tuntemasta vaurioita jalkaan, ja koska suurin painonpaine kävellessä laskee alaraajoille, haavat paranevat pitkään. Vaurioituneet hermot eivät anna potilaan täysin tuntea jalkojaan. Diabeettisen jalan alkuvaiheessa (kuvasta on vaikea nähdä järkyttäviä muutoksia) potilaat eivät aina pysty määrittämään jalkojen ja sormien asentoa kävellessä ja tasapainoilussa. Terve ihminen, jolla on normaali hermotus, kokee, että hänen kenkänsä hankaavat hänen ihoaan tai kenkään on joutunut kivi, joka estää häntä kävelemästä eteenpäin. Diabetespotilas sitä vastoin ei välttämättä havaitse kiveä, naarmua tai kovettumaa.
Sieni-infektio sisältää samanlaisen vaaranorvaskesi tai kynnet, joten ihovaurion tai bakteerivaurion ensimmäisten oireiden ilmetessä se on kiireellisesti tutkittava. Yli vuoden diabetesta sairastava ihminen ei voi sivuuttaa edes sellaista "pientä asiaa" kuin sisäänkasvanut varpaankynsi.
Kuka on vaarassa
Todennäköisyys sairastua diabeettisiin jalkahaavoihin kasvaa useita kertoja, jos potilas:
- Tunnee usein puutumista, pistelyä tai polttavaa tunnetta alaraajoissa.
- Hänellä on ollut perifeeristen verisuonten patologia, joka estää oikean verenkierron.
- Käyttää huonolaatuisia, huonosti istuvia kenkiä. Väärin valitut kengät ovat epämukavia, ja jos terve ihminen tuntee tämän, diabeetikko ei välttämättä huomaa punaisia pilkkuja ja kovettumia pitkään aikaan.
- Käittää jalkojen poikkeavuuksista (kuten litteistä jaloista tai hallux valgusista).
- Hänellä on ollut diabetes yli 10 vuotta.
- Tupakoi ja väärinkäyttää alkoholia.
Jos henkilö kuuluu riskiryhmään, niin diabeettisen jalan kehittymisen estämiseksi hänen on ehdottomasti ilmoitettava lääkärille mahdollisista vaarallisista tekijöistä.

Syndroomaluokitus
Diabeettisen jalan kehittymistä aiheuttavien syiden perusteella lääkärit erottavat useita oireyhtymän päämuotoja:
- neuropaattinen;
- iskeeminen;
- yhdistetty.
Ensimmäisessä tapauksessa hermosolujen vauriot hallitsevat iskeemisen diabeettisen jalan (niitä ei näy kuvassa)on perustavanlaatuisia eroja) verenkierrossa on häiriöitä. Taudin yhdistelmämuodolle on ominaista neuropaattisten ja iskeemisten muotojen ilmenemismuoto.
Sairauden merkit
Diabeettisen jalan ensimmäisten oireiden ilmaantuessa hoito (jalan ulkonäöstä on lisätty arvosteluun) tulee aloittaa välittömästi. Epäiltäessä sairautta on kiireellisesti vierailla asiantuntijan kanssa, joka laatii lisähoitotaktiikoita. Diabeettisen jalan merkkejä ovat:
- Haavat, eroosiot, haavaumat, rakkulat. Pienikin epidermiksen vaurioituminen on vaarallista. Ensi silmäyksellä vaarattomista varsista ja varpaista voi tulla suotuisa edellytys bakteeri- tai sienipatogeenin tunkeutumiselle, mikä vaikeuttaa jo ennestään vaikeaa taudin kulkua. Pääasiallinen merkki infektiosta on mätävuoto haavasta.
- Kynsivaurio. Sieni ja sisäänkasvaneet kynnet voivat myös aiheuttaa vakavaa tulehdusta jalan iholla ja vaikuttaa syvemmälle kudoksiin.
- Hyperemia. Epidermiksen punoitus voi viitata infektioon, varsinkin jos lähellä on avoin haavapinta, hankaumia, kovettumia jalassa.
- Kutina. Jos iho kutiaa jatkuvasti, tätä oiretta pidetään usein diabeettisen jalan ennakkoedustajana. Tämän taudin alkuvaihe useimmilla potilailla alkaa punoituksella, polttamisella ja voimakkaalla kutinalla.

Jatkuva kipu. Tämä oire voi viitata nivelsiteen vaurioitumiseen, mustelmiin, mustelmiin, liialliseen rasitukseen jaloissa,tiukat kengät tai tulehdus
Diabetespotilailla on vakavia kävelyvaikeuksia. Muuten, ontuminen joskus osoittaa Charcotin osteoartropatian kehittymistä. Tämä patologia on harvinainen, mutta riittämättömällä hoidolla se johtaa lähes väistämättä vammautumiseen. Tämän komplikaation syynä pidetään perifeeristä neuropatiaa, toistuvia mekaanisia vammoja, osteoporoosia.
Diabeettisen jalan alkuvaiheessa sen väri muuttuu. Nilkasta varpaiden kärkiin asti jalka voi saada eri sävyn: punaisesta sinivihreään tai jopa mustaan. Ihon värin muutoksen myötä voi ilmaantua turvotusta, mikä on merkki huonosta laskimoverenkierrosta.
Diabeettisen jalan myöhemmissä vaiheissa potilaat ilmoittavat myös muista oireista:
- alaraajojen kipu, joka säteilee reisiin ja pakaraan;
- ontuminen, joka lisääntyy väsymyksen myötä;
- tunnottomuus ja satunnainen pistely jaloissa;
- karvojen puute säärissä;
- korkea ruumiinlämpö;
- epidermis loistaa, näyttää liian kireältä, tiukka.
Sairauden päävaiheet
Verisuonikerroksen vaurion ja alaraajojen hermopäätteiden monimutkaisuudesta riippuen patologisen prosessin syynä on selkeä vaihe. Taudin asteittainen eteneminen kuvattiin ensimmäisen kerran vuonna 1997. Sen mukaan diabeettisessa jalassa erotetaan seuraavat vaiheet:
- Alkuperäinen. Kuvassa nollavaiheen vauriot eivät ole käytännössä havaittavissa, mutta josKun tutkit potilasta tarkasti, voit löytää ensimmäiset merkit nivelrikosta, orvaskeden ohenemisesta, harmahtavan sinertävän tai punertavan kudossävyn, lievän turvotuksen.
- Ensin. Tässä vaiheessa ilmenee matala pinnallinen eroosio, joka paljastaa ihonalaisen rasvan. Lihakset ja kudokset sijaitsevat syvemmällä, kunnes ne osallistuvat nekroottiseen prosessiin.
- Toinen. Lihaskudos, jänteet, luut ja nivelet kärsivät. Jos potilas hakee tässä vaiheessa apua asiantuntijoilta, diabeettinen jalka voidaan parantaa ilman leikkausta.
- Kolmas. Taudin tälle vaiheelle on ominaista luuaineen märkivä fuusio. Paiseet ilmestyvät syvissä kudoksissa - märäisen prosessin rajoitetuilla alueilla, jotka useimmiten johtuvat anaerobisista bakteereista. Jalkahaavoista tulee haisevaa hajua.
- Neljäs. Tässä vaiheessa kuolio ja tarsus kehittyvät. Nekroottisten muutosten vuoksi sormien kudokset muuttuvat mustiksi, kun taas vaikuttavilla alueilla ei ole selkeitä rajoja. Potila alta puuttuu täysin herkkyys missään jalan osassa. Tässä vaiheessa hoito koostuu pääsääntöisesti sormien ja raajan kuolleiden osien amputaatiosta. Joissakin tapauksissa tehdään myös leikkauksia jalan verenkierron palauttamiseksi.
- Viides. On vaikea kuvitella, miltä diabeettinen jalka näyttää tässä vaiheessa. Ilman asianmukaista hoitoa gangreeni leviää korkeammalle ja korkeammalle tuhoten paitsi jalkaa, myös säären kudoksia, mikä vaikuttaa reisiin. Potilaan hengen pelastamiseksi ainoa mahdollinen hoitovaihtoehto on korkearaajan amputaatio.
Diagnostiset testit
Sairauden tarkkaan määrittämiseen pelkkä tutkimus ja potilaan valitukset eivät riitä. Lääketieteellinen diagnostinen arviointi sisältää myös laboratoriotutkimukset, instrumentaaliset seulonnat ja konsultaatiot pitkälle erikoistuneiden asiantuntijoiden kanssa. Esimerkiksi angiokirurgin ja ortopedin pätevää apua voidaan tarvita. Näiden erikoisalojen lääkärit osallistuvat suoraan diabetes mellituksen ja alaraajojen verenkiertohäiriöihin liittyvien infektioiden hoitoon.
Diabeettista jalkaa sairastaville potilaille määrätyt kliiniset testit edustavat monia tutkimuksia. Näitä ovat:
- Yksityiskohtainen verikoe. Tutkimus auttaa selvittämään infektion esiintymisen, sen vakavuuden. Lymfosyyttien ja leukosyyttien indikaattorit auttavat asiantuntijaa tässä - niiden lisääntynyt pitoisuus osoittaa, että potilaan keho taistelee tartuntatautia vastaan.
- Verikoe sokeritason määrittämiseksi. Diabeettista ja diabeettista jalkaa sairastaville potilaille tämä on välttämätöntä.
- Lääkäri määrää tarvittaessa munuaisten toimintakokeita, maksaentsyymejä ja muita tutkimuksia, jotka hän määrittää tapauskohtaisesti.
Laboratoriodiagnostisten toimenpiteiden lisäksi diabeettista jalkaa sairastava potilas lähetetään ehdottomasti röntgeniin. Tutkimuksessa selvitetään luukudoksen vaurion aste, arvioidaan infektion terveyshaittoja, havaitaan vieraita esineitä pehmytkudoksissa ja jopakuolio varhainen kehittyminen, mikä näkyy huokoisina lihaksina ja aukkoina kuvassa.

Röntgentutkimuksen alatyyppi on angiografia - verisuonten diagnosointimenetelmä, jossa käytetään varjoainetta (useimmiten gadoliinia). Angiografisen kuvan mukaan on mahdollista arvioida riittävästi verisuonten toimivuutta, määrittää niiden seinien kimmoisuus ja paksuus sekä patologisen prosessin laajuus. Verenkierron palauttamiseksi tehtävää leikkausta edeltää angiografia, joka tehdään paikallispuudutuksessa.
Voiko jalkaa parantaa pillereillä
Diabeettisen jalan hoidossa (kuvat vahvistavat jälleen, että diabetes mellitus on vaarallinen, hengenvaarallinen sairaus) lääkkeiden käytöllä voidaan osittain neutraloida korkea verensokeri ja aloittaa prosessi vahingoittuneiden kudosten regeneraatiossa. Peruskeinoina käytetään seuraavien farmakologisten ryhmien lääkkeitä:
- insuliinikorvaus;
- antibakteerinen;
- sienilääkkeet;
- tulehdusta ehkäisevä;
- särkylääkkeet;
- paikalliset antiseptiset aineet.
Systeemiset lääkkeet ja antibiootit
Diabeettisen jalan tehokkaassa hoidossa immuunijärjestelmän vahvistaminen immunomodulaattoreiden avulla on erittäin tärkeää. He määräävät myös neurotrooppisia lääkkeitä (esim. Milgamma, Compligam), jotka sisältävät B-vitamiineja, tukevat sydämen, munuaisten,estää tromboosin. Potilaan yleisen hyvinvoinnin parantamiseksi hoidetaan tulehduskipulääkkeitä, ei-steroidisia lääkkeitä, trisyklisiä masennuslääkkeitä kivun vähentämiseksi.

Antibakteerisia aineita määrätään ilman epäonnistumista, kun nekroottinen prosessi etenee ja haavaumat syvenevät. Yleensä lääkärit, odottamatta bakteriologisen viljelyn tuloksia, joka suoritetaan patogeenisen mikroflooran herkkyyden määrittämiseksi, määräävät laajakirjoisia antibiootteja kefalosporiinien ja fluorokinolonien ryhmästä:
- Zefter.
- Cifran ST.
- Avelox.
- "Tsiprolet A".
- Hinemox.
- Invanz.
Riippuen diabeettisen jalan oireiden vakavuudesta, voidaan käyttää antibioottiyhdistelmiä. Esimerkiksi pari "Clindamycin" - "Ciprofloxacin" osoittaa hyvää tehoa jopa pitkälle edenneiden iskeemisten haavaumien yhteydessä.
Antibioottien lisäksi potilaille määrätään monimutkaisia lääkkeitä. Näitä ovat heparinoidien luokka, joilla on voimakas antitromboottinen vaikutus. Suurin osa näistä lääkkeistä on saatavilla kapseleina (Sulodexide, Lomoporan), mutta joissakin tapauksissa käytetään myös parenteraalista infuusioliuosta. Verisuonten tuhoutumisen aiheuttamiin monimutkaisiin iskeemisiin haavaumiin on määrätty Prostavazin, Alprostadil. Nämä lääkkeet laajentavat verisuonia, minimoivat veren viskositeetin ja estävät verihiutaleita tarttumasta yhteen. Näyttää erinomaisia tuloksia"Trental 400" - tätä lääkettä käytetään useimmiten diabeettisen jalan hoitoon, koska se parantaa nopeasti mikroverenkiertoa sairastuneissa kudoksissa. Sen analogeilla on samat ominaisuudet:
- "Vulostimuliini".
- Delaskin.
- Fuzicutan.
Jos haluat palauttaa jalan herkkyyden, jonka menetys johtui hermosäikeiden vaurioitumisesta, käytä koostumuksessa tioktiinihappoa sisältäviä valmisteita. Näitä ovat "Thioleptu", "Thioctacid", "Berlition".

Kuinka huuhtelet haavat
Epäilemättä syy lääkäriin käyntiin on kivun puuttuminen diabeettisessa jalkaoireyhtymässä. Pelottavien jalkahaavojen konservatiivinen hoito vaatii niiden perusteellista hoitoa ja paikallisten lääkkeiden asiantuntevaa käyttöä.
Hoidon onnistuminen riippuu pitkälti siitä, kuinka vastuullisesti potilas suhtautuu lääkemääräysten toimeenpanoon. Erittäin tärkeää:
- pidä haava aina puhtaana;
- älä anna sen kastua;
- vaihda sidoksia säännöllisesti suositelluilla lääkkeillä;
- kodissa käytä sukkia, tossuja;
- minimoi fyysinen aktiivisuus ja kävely.
Erityistä huomiota tulee kiinnittää laadukkaaseen puhdistukseen ja haavan pesuun antiseptisillä liuoksilla, jonka jälkeen kiinnitetään steriilit sidokset. Lääkärit uskovat, että paras tapa puhdistaa haava on kirurginen menetelmä. Veitsen avulla voidaan poistaa kuolleet kudoshiukkaset, märkivä massat syvästä haavasta. Mekaaninen puhdistusmenetelmäsallii vain terveen kudoksen jäädä haavaan.
Huuhtele haava kotona, potilas pystyy itsenäisesti. Tämä menetelmä on turvallisempi verrattuna kirurgiseen puhdistukseen. Pese haava suolaliuoksella. Natriumkloridilla ei ole myrkyllisiä sivuvaikutuksia. Jos tätä lääkettä ei ole kotona, voit valmistaa liuoksen, jonka pitoisuus on 0,9 % natriumkloridia. On myös suositeltavaa puhdistaa haava "tavallisella" 3-prosenttisella vetyperoksidiliuoksella - tämä desinfiointiaine poistaa mätä ja tuhoaa anaerobisia bakteereja. Jos haava on pestävä usein, peroksidiliuos laimennetaan suolaliuoksella. Molemmat komponentit otetaan yhtä suuressa suhteessa.
Haavojen huuhtelussa on kätevää käyttää Miramistin antiseptistä. Muuten, tällä työkalulla on useita etuja verrattuna mangaanin, jodin, briljanttivihreän liuoksiin - Miramistin ei hidasta paranemisprosessia ja pysäyttää kudosten kuoleman. Samanaikaisesti sen analogia "Chloghexidine" käytetään pääasiassa diabeettisen jalan ensimmäisissä vaiheissa. Asia on siinä, että tämä lääke menettää desinfiointikykynsä märkivässä ympäristössä.

Kaikki yllä olevat haavanpuhdistustuotteet on suositeltavaa laimentaa, jos niitä käytetään liian usein, vuorottele keskenään, älä käytä samaa valmistetta koko ajan.
Ajankohtaiset hoidot
Itsensä diabeettisen jalan hoito ulkoisilla lääkkeillä ei tuota tulosta. Se on välttämätöntä tuhoavan patologisen prosessin pysäyttämiseksikäytä antiseptisiä aineita yhdessä haavan kirurgisen puhdistusmenetelmän kanssa. Ennen kuin sidotaan lääkettä, Iruxol ja Dioxicain-P voide laitetaan haavaan - nämä aineet sisältävät kollagenaasi- ja proteaasientsyymejä. Näitä lääkkeitä on käytettävä äärimmäisen varoen, jos haavassa on bakteerivaurioita, koska niillä voi olla myrkyllinen vaikutus patogeenisen mikrobiston lisäksi myös terveisiin kudoksiin.
Raajojen haavaumia, joihin liittyy märkivä vuoto ja turvotus, hoidetaan voiteilla ja voideilla, jotka sisältävät jodia ja polyeteenioksidia. Näitä ovat:
- "Yodopyron".
- Ruskea.
- "Lavacept".
- Dioksidiin.
Paikallisten lääkkeiden käyttö edellyttää haavan säännöllistä tarkastusta, koska haavan pinta kuivuu liikaa regeneraatioprosessin aikana. Syvien eroosioiden hoitoon, joissa on huomattava määrä nekroottista kudosta, käytetään Purilon-geeliä - lääkettä, joka stimuloi regeneraatioprosesseja ja märkivällä massalla täytetyn haavan luonnollista puhdistusta.
Leikkaus
Iskeemisen tyypin diabeettisen jalan radikaalia hoitomenetelmää käytetään useammin kuin konservatiivista hoitoa. Tätä patologian muotoa on vaikea vastata muihin hoitomenetelmiin. Haavojen paranemisen dynamiikka paranee dramaattisesti ohitus- tai endovaskulaarisella interventiolla tehdyn v altimoiden leikkauksen jälkeen. Tällaisten leikkausten tarkoituksena on palauttaa verenvirtaus säären v altimoissa ja polvitaipeen verisuonissa. Manipulaatio suoritetaan paikallispuudutuksessa. AikanaLeikkauksissa ulkoisen viillon kautta reisiv altimoon työnnetään katetri, jonka läpi asetetaan pieniä ilmapalloja - ne laajentavat verisuonten onteloa ja parantavat verenkiertoa.
Vakavan infektion ja hoidon epäonnistumisen sattuessa päätetään raajan amputaatiosta. Ainoastaan vahingoittuneen ruumiinosan poistaminen auttaa pysäyttämään infektion leviämisen ja pelastamaan ihmisen hengen.

Enn altaehkäisy ja neuvoja
Patologian hoidon onnistuminen riippuu pitkälti säästävän hoito-ohjelman noudattamisesta, joka minimoi jalan fyysisen rasituksen. Paras tyhjennys alaraajoille on vuodelepo. Jos sitä ei jostain syystä voida noudattaa, potilaan tulee käyttää vain ortopedisia kenkiä, joissa on erityiset mittatilaustyönä tehdyt pohjalliset. Myös kainalosauvoja voidaan käyttää vähentämään jalan kuormitusta kävellessä.
Jos diabeetikolla on riski saada jalkahaavoja, hänen tulee huolehtia itsestään ja ostaa polymeerimateriaaleista valmistettu kiinnitysside. Se ei häiritse kohtalaista fyysistä toimintaa eikä ärsytä haavan pintaa.
Toinen diabeettisen jalan ehkäisytoimenpide on haavasidoksen oikea valinta ja kiinnitys. Patologian krooninen kulku edellyttää haavan peittämistä, mutta samalla riittävän läpäisevyyden varmistamista kaasunvaihdolle. Tätä tarkoitusta varten yleisimmin käytettyhydrogeeli- ja kollageenisidokset.
Sairausennuste
Kymmenestä diabeettista jalkaa sairastavasta potilaasta seitsemällä on diagnosoitu hermovaurioon liittyvä neuropaattinen muoto. Positiivinen tulos konservatiivisesta hoidosta saavutetaan lähes 90 %:ssa tapauksista. Vähemmän optimistinen on taudin iskeemisen ja yhdistelmämuodon ennuste. Verisuonten vaurioituessa konservatiivinen hoito auttaa estämään amputoinnin vain kolmanneksessa haavaisista vaurioista. Lisäksi diabeettisen jalkaoireyhtymän hoitoa vaikeuttaa usein avoimen haavan toissijaisen infektion riski, mekaaniset vauriot, jotka voivat tehostaa nekroottisia prosesseja, johtaa kudosten hajoamiseen ja kuolioon, joissa on mahdotonta välttää raajan poistamista..

Ensimmäisten oireiden ilmaantuessa hoito tulee aloittaa välittömästi. Älä vaaranna omaa terveyttäsi ja henkeäsi valitsemalla satunnaisesti farmaseuttisia valmisteita ja kansanlääkkeitä. Väärä lähestymistapa hoitoon lisää kuolioriskiä, mikä tarkoittaa, että todennäköisyys jäädä vammautuneeksi loput päivät kasvaa automaattisesti.